- 442.00 KB
- 72页
- 1、本文档共5页,可阅读全部内容。
- 2、本文档内容版权归属内容提供方,所产生的收益全部归内容提供方所有。如果您对本文有版权争议,可选择认领,认领后既往收益都归您。
- 3、本文档由用户上传,本站不保证质量和数量令人满意,可能有诸多瑕疵,付费之前,请仔细先通过免费阅读内容等途径辨别内容交易风险。如存在严重挂羊头卖狗肉之情形,可联系本站下载客服投诉处理。
- 文档侵权举报电话:19940600175。
进入夏天,少不了一个热字当头,电扇空调陆续登场,每逢此时,总会想起那一把蒲扇。蒲扇,是记忆中的农村,夏季经常用的一件物品。 记忆中的故乡,每逢进入夏天,集市上最常见的便是蒲扇、凉席,不论男女老少,个个手持一把,忽闪忽闪个不停,嘴里叨叨着“怎么这么热”,于是三五成群,聚在大树下,或站着,或随即坐在石头上,手持那把扇子,边唠嗑边乘凉。孩子们却在周围跑跑跳跳,热得满头大汗,不时听到“强子,别跑了,快来我给你扇扇”。孩子们才不听这一套,跑个没完,直到累气喘吁吁,这才一跑一踮地围过了,这时母亲总是,好似生气的样子,边扇边训,“你看热的,跑什么?”此时这把蒲扇,是那么凉快,那么的温馨幸福,有母亲的味道! 蒲扇是中国传统工艺品,在我国已有三千年多年的历史。取材于棕榈树,制作简单,方便携带,且蒲扇的表面光滑,因而,古人常会在上面作画。古有棕扇、葵扇、蒲扇、蕉扇诸名,实即今日的蒲扇,江浙称之为芭蕉扇。六七十年代,人们最常用的就是这种,似圆非圆,轻巧又便宜的蒲扇。 蒲扇流传至今,我的记忆中,它跨越了半个世纪,也走过了我们的半个人生的轨迹,携带着特有的念想,一年年,一天天,流向长长的时间隧道,袅水电解质失衡
概述1.体液的分布(利用重水、放射性同位素及化学示踪剂测定)按占体重%计算:总体液60%细胞外液:20%血浆5%组织间液(无/功能性细胞外液)15%细胞内液(骨骼肌):40%
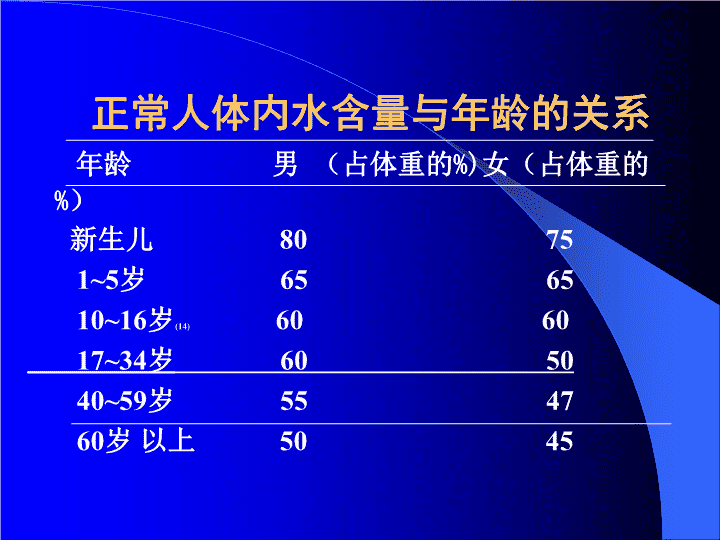
正常人体内水含量与年龄的关系年龄男(占体重的%)女(占体重的%)新生儿80751~5岁656510~16岁(14)606017~34岁605040~59岁554760岁以上5045
一、正常水、钠代谢水的功能:反应埸所良好溶剂调节体温润滑作用结合水钠的功能:维持渗透压维持酸碱平衡维持静息电位参与动作电位参与新陈代谢
水、钠平衡紊乱水的生理功能调节体温良好的溶剂输送体内营养物质及废物滑润作用
缺水体液渗透压升高下视丘抗利尿激素分泌增加口渴肾小管回吸收水增加饮水尿少体液稀释体液渗透压降低抗利尿激素分泌减少口不渴饮水少尿多缺水水出入量的调节
脱水定义:脱水在身体丢失水分大于摄入水分时产生,当体液容量减少,超过体重2%以上时称为脱水。脱水往往伴有失钠,因水钠丢失比例不同,按照脱水时细胞外液渗透压不同分为高渗性、低渗性、等渗性脱水
一.失水根据丢失程度可分为:轻度失水体重的2-4%中度失水体重的4-6%重度失水体重的>6%水和电解质丢失的比例:低渗:<290mOsm/kg.H2O等渗:290-310mOsm/kg.H2O高渗:>310mOsm/kg.H2O
病因、机制、表现、诊断等渗性失水(急性/混合性缺水,最易发生)代偿机制:肾小球动脉壁的压力感受器受到管内压力下降的刺激及肾小球滤过率下降所致远曲小管内Na的减少引起肾素-醛固酮系统兴奋,醛固酮分泌增加,保Na的同时代偿性的使细胞外液增加。病因:胃肠液的丢失、大面积烧伤的早期、浆膜腔液的放出。临床表现:口渴、少尿、皮肤弹性降低、休克。实验室:Na+、渗透压正常;红细胞计数、血红蛋白量、血细胞比容升高、血气(休克)。
等渗性脱水特征:血清[Na+]:130~150mmol/L血浆渗透压:290~310mmol/L
H20与Na+呈比例丢失ECF↓,ICF无明显丢失
2、低渗性失水代偿机制:ADH分泌减少;RAAS兴奋病因:①利尿剂的使用,盐类过多的排出(肾衰多尿期、肾小管酸中毒)②高渗性、等渗性失水中水分补充过多③胃肠道消化液持续性丢失(慢性肠梗阻)临床表现(三度)①无口渴、易恶心、呕吐、麻木、无力、精神淡漠、甚至昏迷;②早期尿量正常或增多,晚期减少。实验室检查:Na+下降(<135mmol/L);渗透压下降(<290mOsm/kg.H2O);尿比重下降<1.010;尿钠下降;红细胞计数、血红蛋白量、血细胞比容、血尿素氮升高
低渗性脱水特征:血清[Na+]<135mmol/L;血浆渗透压<290mmol/L;失H20<失Na+;
ECF↓↓,ICF无明显丢失
低渗性缺水的治疗出现严重低钠血症(<110mmol/L)需要立即急诊处理,给予静脉补钠/高渗盐水,先快后慢,分次完成,若血钠浓度增加过快(>10mmol/L/h),可能导致桥脑脱髓鞘变经补液后收缩期血压仍然﹤90mmHg,应考虑存在低血容量性休克,需在血流动力学监测下补充血容量开始补充1/2丢失钠,复查血钠后再评估。在治疗过程中应注意查找病因进行针对性治疗。对稀释型低钠患者可补充3%~5%高渗氯化钠。低钠脱水的补钠估算公式如下:需补钠(mmol)=[142-患者血钠(mmol/L)]×体重(kg)×0.6/0.5
3.高渗性失水代偿机制:兴奋口渴中枢;ADH分泌增加病因:①摄入不足(食管癌吞咽困难)②丢失过多:经肾、皮肤、呼吸道、消化道(大汗、大面积烧伤、糖尿病)。临床表现:(三度/比重)口渴、尿少、皮肤弹性下降,严重者谵妄和精神失常。实验室检查:Na+>150mmol/L,滲透压:>310mOsm/kg.H2O,尿比重升高,平均红细胞体积(MCV)降低,血红蛋白升高。
高渗性脱水特征:血清[Na+]>150mmol/L血浆渗透压>310mmol/L失H20>失Na+ECF↓、ICF↓↓
高渗性脱水的治疗诊断要点病史临床表现实验室结果:尿比重、血红蛋白量、血细胞比容升高血钠>150mmol/L处理原则:去除诱因,防止体液继续丧失5%GS、0.45%NS静推或饮水应加上每日生理需要量2000ml,第一天可补充1/2~2/3,老年或有心血管病者应避免快速大量补液引起肺水肿
脱水间的相互转化等渗性脱水高渗性脱水低渗性脱水只补水只补水不处理不处理大汗腹泻
脱水时的体液分布细胞间液血液ICF高渗性脱水等渗性脱水低渗性脱水
脱水补液原则1、补液生理需要量+丢失量①.根据丢失水的程度补:轻度1000~1500ml;中度1500~3000ml;重度3000ml以上。②.根据血钠补:所补液量=正常体液量×(1-血钠正常值/所测钠值)③.按红细胞压积计算补液量(ml)=(所测红细胞压积-正常红细胞压积)/正常红细胞压积×体重×200
2、补液种类:因病而异①高渗性失水:补等渗或低渗,如0.45%NaCl。②等渗性失水:等渗为主,如生理盐水(Na+CL-各为153mmol/L);或0.9%NaCl1000ml+5%GS500ml+5%NaHCO3100ml(每100ml含Na+133mmol/L,CL-96,HCO3-37.5mmol/L)。③低渗性失水:补高渗水,低Na明显时可补3%NaCl。补钠量(mmol)=(142-血钠值)×体重×0.6/0.5(1gNaCL含Na17mmol/L)
溶液渗透压钠钾氯钙镁乳酸根葡萄糖mOsm/kg•H2Ommol/Lg/L5%葡萄糖280————— — 500.9%氯化钠3101541540.6%氯化钠2031021020.45%氯化钠15577775%葡萄糖+0.9%氯化钠561154154500.45%氯化钠406777750林格液30914741562~2.25乳酸林格液27513041091.5283%氯化钠10255135135%氯化钠17108558555临床常用静脉输注液体的组成和渗透压
3.补液途径:轻度:口服;中重度:静脉。4.注意事项:先快后慢;兼顾心肺肾功能;见尿补钾。
二.水过多和水中毒水中毒:血清[Na+]<130mmol/L,血浆渗透压<280mmol/L,但体钠总量正常或增多,有水钠潴留使体液容量明显增多,又称高容量性低钠血症
[病因和发病机制]1.抗利尿激素分泌过多:(1)回心血量减少、心功能不全.(2)肺部疾病:肺癌、肺部感染、哮喘等.(3)下丘脑部位受到刺激:外伤、肿瘤、感染.
(4)药物:氯磺丙脲、卡吗西平等(5)ADH用量过多(6)原因不明2、肾排出障碍:肾衰竭尿毒症期、顽固性心衰、肝肾综合征。3、肾皮质功能低:皮质醇不足使肾小球滤过率降低,髓质血流减少。
水中毒特征1.细胞内外液量均,渗透压均2.水潴留的主要部位是细胞内3.对机体危害最大的是脑水肿
[临床表现]1、慢性:轻度:体重增加。低钠时:乏力、淡漠、恶心、呕吐、严重低钠时惊厥、昏迷。明显神经症状的出现意味着水中毒。2、急性:神经精神症状突出,头痛、嗜睡、躁动交替、昏迷;脑水肿可出现颅内压升高的症状。
[实验室检查]1、低血浆渗透压2、低血钠、红细胞计数降低3、红细胞平均容积(MCV)升高[诊断]:病史+临床+实验室检查[治疗]1、治疗原发病2、控制入水量,轻症可纠正3、高渗溶液:出现神经症状时应用20%甘露醇/25%山梨醇200ml,20min滴入;利尿剂
组织间隙体腔或液体过多细胞内水肿:细胞内液体过多(细胞水合)一.水肿的定义
分布范围原因器官组织局部性水肿炎症,过敏,静脉或淋巴阻塞,血管神经性皮下、脑、肺水肿等全身性水肿心性,肝性,肾性,内分泌性,营养不良性水肿的分类
三.水肿的特点1.水肿液的性状:等渗液漏出液渗出液比重<1.015>1.018蛋白质含量(g%)<2.53~5细胞数<500/1L可见多数白细胞
水肿易出现部位下垂部位眼睑部腹水
影响因素重力效应组织结构特点局部血液
动学
因素3.全身性水肿的分布特点心性肾性肝性水肿水肿水肿
有利影响:炎性水肿液具有稀释毒素,运送抗体等抗损伤作用。四.水肿对机体的影响
不利影响:主要取决于水肿的部位(喉头、肺、脑)、程度、发生速度及持续时间。a.细胞营养障碍b.水肿对器官组织功能的影响
第二节钾代谢紊乱钾的生理功能:参与细胞内的正常代谢;维持细胞内的容量、离子、渗透压及酸碱平衡;维持神经肌肉细胞膜的应急性;维持心肌的正常功能。
体内钾(50mmol/Kg体重)细胞外2%血清钾(3.5-5.5mmol/L)细胞内98%(150mmol/L)钾代谢——钾的含量及体内分布
摄入钾红细胞肌肉肝100mmol250mmol2635mmol250mmol肾300mmol消化液分泌细胞外液肠道65mmol自肠道吸收肾排出90mmol/d粪便排除10mmol/d钾代谢平衡示意图
低钾血症低钾血症的主要原因有:钾摄入不足,包括禁食或厌食、偏食钾排出增多,如消化液丢失(呕吐、腹泻、使用泻药或结肠息肉)、尿液丢失等钾分布异常,常见细胞外液稀释,某些药物能促进细胞外钾进入细胞内临床上缺镁常伴同缺钾定义:低钾血症是指血清钾浓度﹤3.5mmol/L,一般﹤3.0mmol/L的患者可出现严重临床症状
低钾血症临床表现低血钾的临床症状不仅与血钾浓度有关,更重要的是与缺钾发生的速度和持续时间有关1.神经肌肉症状:软瘫、腱反射降低、呼吸肌麻痹。2.循环系统:与心肌应激呈负相关,兴奋性升高、心律加快、心律失常、收缩期停跳;EKG窦速,T波平坦、倒置,U波、S-T段下移。3.泌尿系统:远曲小管空泡变性,浓缩功能降低,多尿,易感染。4.消化系统:厌食、腹胀、肠麻痹。
5.中枢神经系统:精神不振,反应迟钝,嗜睡。6.代谢紊乱:低钾、低氯碱中毒、酸性尿。严重低钾最大危险是发生心脏性猝死治疗补钾应注意:见尿补钾轻度低钾尽量采用口服途径外周静脉补氯化钾<0.3%严重低钾血症、胃肠吸收障碍或出现心律失常,甚至呼吸肌无力应该尽早静脉补钾补钾速度:氯化钾<20mmol/h,每升输液中<40mmol补钾常用剂型:氯化钾,肾小管酸中毒者宜用枸橼酸钾血钾每降低1mmol/L,体内钾缺失100~400mmol/L
高钾血症定义:高钾血症是指血钾浓度>5.5mmol/L,一般高血钾比低血钾更危险[病因及发病机制]1.摄入过多:大量库存血、含钾药物。2.排钾减少:⑴肾功能不全伴少尿、无尿。⑵醛固酮降低:Addison,肾上腺危象,肾上腺切除。⑶药物:氨体舒通、氨苯蝶啶、ACEI。⑷SLE、淀粉样变、先天性钾缺陷、对醛固酮反应降低
3.细胞内移出增多:溶血、组织创伤、化疗时细胞破坏、高钾性周期性麻痹。4.有效血容量减少:失水、休克及血液浓缩。(1)排出减少;(2)细胞内外移。
[临床表现]对心肌、骨骼肌的毒性作用引起1.心血管症状:抑制停搏于舒张期、窦缓、心律失常、传导阻滞、室颤、停搏。ECGT波高尖,正弦波(T波与QRS波形成)2.肌肉症状:影响神经-肌肉复极的过程,应激减弱、疲乏、软弱、动作迟钝、松弛性瘫痪、嗜睡、腱反射降低。[诊断]病史、临床表现及血钾,EKG。注意排除假性高钾血症
[治疗]轻度:限钾,去除病因。钾浓度大于6.0mmol/L,降钾措施①促进胞内转移:A.乳酸钠、NaHCO3:造成碱中毒;尿钠钾交换升高;细胞外液容量升高;血钾相对降低。B.Glu+Ins:10%GS250-500ml+Ins6-12u②拮抗:钙剂减轻心肌的毒性10%葡萄糖酸钙10ml+50%GSiv(慢)③排钾:A:利尿剂:速尿20~40mgivB:透析:肾衰病人较好:腹透、血透C:肠道:阳离子交换树脂
低钾和高钾血症对神经肌肉、心肌的影响低钾血症高钾血症
神经-肌肉超极化阻滞去(除)极化阻滞
兴奋性↑↑(轻症);↓(重症)
自律性↑↓
收缩性↑(轻症);↓(重症)↓
传导性↓↓
只有对心灵力量有信心的人,才能达到成功。谢谢!
第九章肺动脉高压与肺源性心脏病肺动脉高压概况
△㈠肺动脉高压的诊断标准肺动脉高压是一临床常见病症,可由许多心肺和肺血管疾病引起。其诊断标准为:⒈显性肺动脉高压:指海平面静息状态下肺动脉平均压(PAPm)≥20mmHg;⒉隐性肺动脉高压:指运动时PAPm>30mmHg而言。
㈡肺动脉高压的分类⒈按病因是否明确,可分为:原发性肺动脉高压继发性肺动脉高压
⒉按肺动脉阻力、心排出量和肺动脉楔压增高情况,可分为:毛细血管前性肺动脉高压高动力性肺动脉高压毛细血管后性肺动脉高压
㈢肺动脉高压的分级根据静息PAPm可分为:轻度----PAPm为26~35mmHg;中度----PAPm为36~45mmHg;重度----PAPm则>45mmHg以上;
第二节继发性肺动脉高压继发性肺动脉高压常见;其基础疾病常为心脏和呼吸性疾病。本章主要讨论与呼吸系疾病相关的继发性肺动脉高压。☆㈠阻塞性气道疾病COPD是导致肺动脉高压和肺心病最常见的原因;
㈡肺实质疾病⒈肺泡疾病:肺水肿、ARDS等;⒉肺间质疾病:间质性肺炎、结节病、尘肺等;㈢肺血管疾病肺血栓栓塞性症是肺血管病变产生肺动脉高压最常见的原因㈣神经肌肉疾病;
第二节肺源性心脏病概念肺源性心脏病指由支气管-肺组织、胸廓或肺血管病变致肺血管阻力增加,产生肺动脉高压,继而右心室结构或和功能改变的疾病。可分为急性和慢性肺心病两大类。
慢性肺原性心脏病☆慢性肺心病的概念是由肺组织、肺血管或胸廓的慢性病变引起肺组织结构和或功能异常,产生肺血管阻力增加,肺动脉压力增高,使右心室扩张或和肥厚,伴或不伴右心功能衰竭的心脏病。应排除先心病和左心病变引起者。
病因☆一、支气管-肺疾病:以COPD最为多见;二、胸廓运动障碍性疾病;三、肺血管疾病;四、其他;
发病机制和病理△一、肺动脉高压的形成㈠肺血管阻力增加的功能因素缺氧、高碳酸血症和呼吸性酸中毒使肺血管收缩、痉挛;但其中缺氧则是肺动脉高压形成的最重要的因素。缺氧可直接使肺血管平滑肌收缩;高碳酸血症时由于H+过多,使血管对缺氧的收缩敏感性增强→肺动脉高压。
㈡肺血管阻力增加的解剖学因素⒈血管腔狭窄和纤维化;⒉肺泡内压增高,压迫肺泡毛细血管;⒊肺毛细血管床面积减少;⒋肺血管重塑;⒌多发性肺微小动脉原位血栓形成;㈢血容量增多和血液粘稠度增加;
二、心脏病变和心力衰竭⒈肺循环阻力增加→右心室肥厚;⒉急性加重期→肺动脉高压持续增高→右心失代偿→右心排血量下降→右心室残血量增加→舒张末压增高→右心室扩大→右心室衰竭。三、其他重要器官的损害;
☆临床表现☆一、肺、心功能代偿期㈠症状咳、痰、促、悸、乏、呼困;急性感染可使其症状加重。㈡体征不同程度的肺气肿体征;右心室肥厚的体征;发绀;颈静脉充盈等。
☆二、肺、心功能失代偿期㈠呼吸衰竭⒈症状呼吸困难加重,夜间明显;白天可出现嗜睡,甚至肺性脑病的表现。⒉体征发绀、球结膜充血-水肿;皮潮红、多汗;严重时可有颅内压增高表现;可出现病理反射。
㈡右心衰竭⒈症状气促明显;心悸、纳差,腹胀-恶心等;⒉体征发绀;颈静脉怒张;心率增快;剑下收缩期杂音;甚或舒张期杂音;肝大压痛;肝-颈静脉回流征阳性;下肢水肿;腹水等。
△实验室和其他检查㈠X线检查;㈡ECG检查;㈢超声心动图检查;㈣血气分析;㈤血液检查;㈥其他;
诊断及鉴别诊断☆一、诊断根据病史、症状、体征、有关的辅助检查,可以做出临床诊断。二、鉴别诊断㈠冠心病;㈡风心病;㈢原发性心肌病;
治疗☆一、急性加重期原则:积极控制感染;通畅呼吸道、改善呼吸功能;纠正缺氧和二氧化碳潴留;控制呼吸和心力衰竭;积极处理并发症。㈠控制感染;㈡氧疗;㈢控制心律失常;
㈣控制心力衰竭⒈利尿药(小量;联合;间歇);⒉正性肌力药(应用指征;药物剂量;考核疗效指标);⒊血管扩张药;㈤抗凝治疗(低右;普通肝素);㈥加强护理工作;
二、缓解期原则上采用中西医结合的综合措施。增强患者的免疫功能,祛除诱因,减少或避免急性加重期的发生;争取使肺-心功能得到部分或完全恢复。
并发症㈠肺性脑病;㈡酸碱失衡及电解质紊乱;㈢心律失常;㈣休克;㈤消化道出血;㈥DIC
预后及预防一、预后;△二、预防⒈戒烟;⒉防治原发病的诱因;⒊体质锻炼、加强卫生宣教。